
Compendio SciCheck
Casos muy infrecuentes de miocarditis han sido notificados tras la aplicación de vacunas de ARNm contra el COVID-19, particularmente en varones jóvenes tras una segunda dosis. La mayoría de los casos se resuelven rápidamente sin necesidad de tratamientos avanzados, aunque las investigaciones de los posibles efectos a largo plazo continúan. No obstante, los beneficios de la vacunación superan los riesgos en todas las poblaciones, incluso en los varones jóvenes.

La miocarditis o inflamación del músculo cardíaco es causada la mayor parte del tiempo por una infección viral. Las investigaciones muestran que la infección por SARS-CoV-2, el coronavirus que causa COVID-19, aumenta el riesgo de miocarditis en todos los grupos de edad. Pero la miocarditis y la pericarditis, la inflamación del revestimiento externo del corazón, también han sido identificadas como efectos secundarios raros de las vacunas de ARNm contra el COVID-19.
La mayoría de los casos de miocarditis asociada a la vacuna se han observado en adolescentes y varones jóvenes de 12 a 24 años, después de una segunda dosis. Según un estudio de los Centros para el Control y la Prevención de Enfermedades (CDC, por sus siglas en inglés) publicado en JAMA el 25 de enero, la miocarditis posterior a la vacuna es más frecuente en EE. UU. en los jóvenes de sexo masculino de 16 a 17 años, con 105,9 casos por millón de dosis o alrededor de 10,6 por 100.000.
Ese estudio y otros han encontrado que, en comparación con la miocarditis viral clásica, la miocarditis posterior a la vacuna parece resolverse más rápido y tener mejores desenlaces clínicos, aunque las investigaciones sobre los posibles efectos a largo plazo continúan. En los pacientes con miocarditis asociada a la vacuna, los síntomas como dolor en el pecho, dificultad para respirar, palpitaciones o cansancio suelen aparecer dentro de una semana de la vacunación y se resuelven en pocos días. Los estudios de casos muestran que la mayoría de los pacientes fueron hospitalizados, pero la mayoría se recuperaron con reposo y antiinflamatorios no esteroideos como el ibuprofeno, y que muy pocos requieren tratamientos intensos.
“Por el contrario, los casos típicos de miocarditis viral pueden tener una evolución clínica más variable”, señalan expertos de los CDC en el estudio de JAMA. “Por ejemplo, hasta el 6% de los casos típicos de miocarditis viral en adolescentes requieren un trasplante de corazón o resultan en la muerte”.
Basándose en sus experiencias con pacientes, los cardiólogos entrevistados para este artículo nos dijeron que la miocarditis asociada a la vacuna parece ser menos frecuente y menos grave que la miocarditis posterior a la infección por SARS-CoV-2 en adultos, adultos jóvenes y niños. Dijeron que los pacientes que llegan al hospital con inflamación cardíaca después de una infección a menudo ingresan en la unidad de cuidados intensivos y necesitan tratamientos avanzados para rescatarlos, incluso un aparato de oxigenación por membrana extracorpórea, un aparato de soporte vital que sustituye la función del corazón y los pulmones.
“La miocarditis posterior a la vacunación contra el COVID, la cual ha demostrado ser menos grave, por lo general no requiere tratamiento y sigue su curso. Y no requiere ningún otro tratamiento aparte de la atención de apoyo”, nos dijo en una entrevista la Dra. Joyce W. Wald, cardióloga, directora médica del equipo de shock y directora del programa de insuficiencia cardíaca, trasplante y apoyo circulatorio mecánico del Sistema de Salud de la Universidad de Pensilvania.
El Dr. Matthew Elias, cardiólogo en el centro cardíaco del Hospital de Niños de Filadelfia, nos dijo que los pacientes con problemas cardíacos desencadenados por el COVID-19 pasan por una experiencia “muy aterradora” y “potencialmente mortal”, mientras que las personas con miocarditis posterior a la vacunación son observadas durante unos días y sus síntomas típicamente se resuelven con ibuprofeno “u, honestamente, sin ningún medicamento”. “La experiencia es muy diferente de una habitación a otra”, dijo en una entrevista telefónica. “Los problemas cardíacos son mucho más comunes y mucho más graves con la infección que con la vacuna”.
Los datos preliminares de los CDC sobre la miocarditis posterior a la vacunación en pacientes de 12 a 29 años muestran que en la mayoría de los pacientes la miocarditis no tuvo ningún efecto en su calidad de vida y que el 81% de ellos se recuperaron completamente o “probablemente se recuperaron completamente” y estaban esperando información adicional, al menos 90 días después de un diagnóstico.
Los investigadores y funcionarios de salud destacan que la miocarditis y otras complicaciones relacionadas con el COVID-19 son más frecuentes que las asociadas a las vacunas y que los beneficios de la vacunación superan los riesgos en todas las poblaciones, incluidos los adolescentes varones y los adultos jóvenes. En un estudio grande publicado en Nature Medicine el 7 de febrero, se analizaron los desenlaces cardiovasculares de veteranos de EE. UU. un año después de una infección por SARS-CoV-2 y se encontró que el COVID-19 aumentaba el riesgo de varios trastornos cardíacos, entre ellos, ataques cardíacos, arritmias, accidentes cerebrovasculares, paro cardíaco y miocarditis.
La infección por SARS-CoV-2 también puede causar enfermedad grave en los niños, ya sea por el COVID-19 o por una complicación conocida como síndrome inflamatorio multisistémico en niños (MIS-C, por sus siglas en inglés). El MIS-C es un síndrome poco frecuente que ocurre después de la infección por coronavirus, en el que al menos dos órganos (que a menudo incluyen el corazón) se inflaman peligrosamente. La afección puede causar miocarditis y llevar a una insuficiencia cardíaca aguda en los niños.
De acuerdo con los CDC hasta el 13 de enero no hubo información de que alguien en EE. UU. hubiese muerto de miocarditis asociada a la vacuna. En cambio, hasta el 23 de febrero, hubo 5,796 muertes por COVID-19 entre personas de 18 a 29 años y 851 muertes por COVID-19 entre personas de 17 años o menos. Específicamente en adolescentes de 16 a 17 años, quienes presentan la tasa más alta de miocarditis asociada a la vacuna, ha habido 1,8 millones de casos informados de COVID-19 y 327 muertes relacionadas con este virus hasta el 24 de febrero.
Sin embargo, el riesgo poco frecuente de miocarditis se sigue utilizando tendenciosamente para argumentar que las vacunas contra el COVID-19 son peligrosas y que los varones jóvenes y los niños están mejor sin ellas.
Hay muchos ejemplos de esto en los medios de comunicación. Recientemente verificamos un video del Dr. Robert Malone afirmando, sin pruebas, que las vacunas contra el COVID-19 “pueden dañar a sus hijos” y que “muchos de estos daños no se pueden reparar”. También hemos informado sobre afirmaciones infundadas que vinculan las vacunas contra el COVID-19 con atletas que colapsan o mueren de miocarditis. Otro ejemplo es el comentario del senador republicano Rand Paul en una entrevista del 21 de enero en el programa “The Ingraham Angle” en Fox News. Al argumentar que “es mala práctica médica, obligar a los niños a vacunarse, en particular los varones adolescentes”, dijo: “Ahora tenemos pruebas científicas que muestran que el riesgo de miocarditis para los varones jóvenes es mayor a causa de la vacuna que a causa de la enfermedad”.
La oficina de Paul nos dijo que sus declaraciones se basaron en un artículo inédito de un equipo de investigadores del Reino Unido presentado en un servidor de estudios que aún no han sido revisados por pares el 25 de diciembre, que encontró que en varones menores de 40 años, el riesgo de miocarditis fue mayor después de una segunda dosis de la vacuna de Moderna que después de una infección por SARS-CoV-2. Sin embargo, el estudio preliminar concluye que para la población general “el riesgo de ingreso hospitalario o muerte por miocarditis es mayor después de la infección por el COVID-19 que después de la vacunación”. El mismo equipo anteriormente había publicado un estudio más amplio en Nature Medicine con la misma conclusión.
Los comentarios de Paul carecen de contexto, al igual que la mayoría de las afirmaciones que utilizan la miocarditis para decir que las vacunas son peligrosas para ese grupo de edad. Como ya hemos dicho, los expertos dicen que el riesgo de miocarditis asociado a la vacuna es raro y, lo que es más importante, que todos, incluidos los varones jóvenes, podrían enfrentar desenlaces mucho más graves por contraer el COVID-19.
“El COVID puede matarlo. El COVID puede hacer que tenga que ir al hospital, a la unidad de cuidados intensivos y provocar su muerte”, nos dijo en una entrevista telefónica el Dr. Paul Offit, director del Centro de Educación sobre Vacunas del Hospital de Niños de Filadelfia y miembro del Comité Asesor de Vacunas y Productos Biológicos Relacionados (VRBPAC, por sus siglas en inglés) de la FDA. “Aunque estoy de acuerdo en que los niños generalmente contraen la infección con menos frecuencia, y cuando se infectan es menos grave, pueden infectarse de gravedad hasta el punto de ser hospitalizados o morir”.
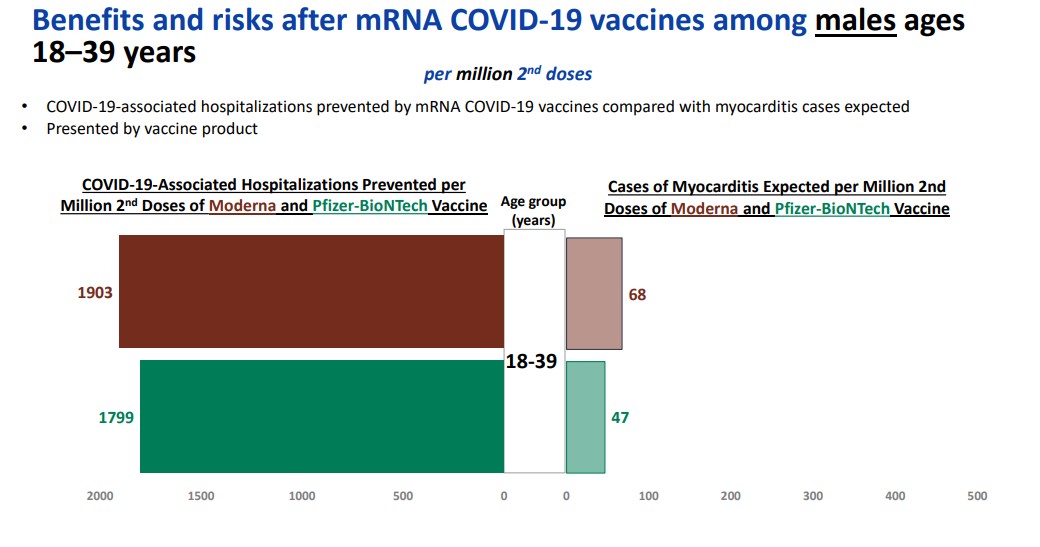
Los CDC concluyeron tan recientemente como el 4 de febrero que los beneficios de ambas vacunas de ARNm contra el COVID-19 “superan con creces” el riesgo de miocarditis, incluso en los varones más jóvenes. En un análisis de riesgo/beneficio presentado al Comité Asesor sobre Prácticas de Vacunación (ACIP, por sus siglas en inglés) de la agencia, los CDC calcularon que por cada millón de varones de entre 18 y 39 años que fueron vacunados con una segunda dosis, 1.799 y 1.900 hospitalizaciones se evitarían con las vacunas de Moderna y Pfizer/BioNTech, respectivamente, en comparación con 68 y 47 casos esperados de miocarditis por millón de segundas de dosis.
Estos cálculos tienen limitaciones inherentes. Se basan en la comprensión actual de la agencia de la frecuencia con que las personas son hospitalizadas con COVID-19 y padecen miocarditis asociada a la vacuna y, por ejemplo, no reflejan el rendimiento de la vacuna contra la variante ómicron ni tienen en cuenta la infección previa. Pero incluso si son incorrectas por un gran margen, es probable que los beneficios aún superan los daños.
Sin embargo, es posible que si las condiciones cambian, como si la circulación del coronavirus cae de golpe, el cálculo del riesgo/beneficio podría cambiar. En otras palabras, si el riesgo de contraer el COVID-19 es bajo, entonces la vacunación evitaría menos hospitalizaciones, lo que reduciría el beneficio de la vacunación para los varones jóvenes potencialmente por debajo del riesgo de miocarditis asociada a la vacuna.
Pero los datos actuales favorecen fuertemente la vacunación.
Miocarditis posterior a la vacuna de ARNm contra el COVID-19
Las pruebas del mayor riesgo de miocarditis y pericarditis, particularmente en los varones jóvenes y después de una segunda dosis de una vacuna de ARNm, se han ido acumulando desde que este se identificó por primera vez en mayo de 2021. Los expertos dicen que los casos no se detectaron en los ensayos clínicos porque la incidencia en la población general era demasiado pequeña, con una tasa de menos de 4 por 100.000.
En junio de 2021, los expertos presentaron los primeros datos sobre la frecuencia de miocarditis asociada a la vacuna al Comité Asesor de Vacunas y Productos Biológicos Relacionados de la FDA y al Comité Asesor sobre Prácticas de Inmunización de los CDC. Los expertos de los CDC calcularon que la tasa más alta fue de 66,7 por millón después de una segunda dosis entre los varones de 12 a 17 años, con una frecuencia decreciente en los varones mayores y tasas generalmente más bajas en las mujeres. El 23 de junio, el ACIP concluyó que los beneficios proporcionados por las vacunas contra el COVID-19 “claramente superaron los riesgos de miocarditis después de la vacunación”. Desde el 25 de junio, las hojas informativas para pacientes y proveedores de atención médica de las vacunas contra el COVID-19 de Moderna y Pfizer/BioNTech incluyen advertencias.
Los análisis más recientes han confirmado aproximadamente esos cálculos iniciales.
Según el estudio de los CDC de enero publicado en JAMA, la miocarditis sigue siendo una “reacción adversa rara, pero grave” de las vacunas de ARNm contra el COVID-19. El análisis se basó en 1.626 casos de miocarditis informados al Sistema de Notificación de Reacciones Adversas a las Vacunas (VAERS, por sus siglas en inglés) entre diciembre de 2020 y agosto de 2021, de 354.100.845 dosis de vacunas de ARNm administradas. Se encontró que aunque la frecuencia general de miocarditis posterior a la vacuna es baja, hubo un mayor riesgo de miocarditis para varones y mujeres en múltiples grupos de edad después de la vacunación. La tasa más alta de casos ocurrió después de la segunda dosis en varones adolescentes de 16 a 17 años (105,9 por millón de dosis), seguida de los de 12 a 15 años (70,7 por millón de dosis) y los de 18 a 24 años (52,4 por millón de dosis de la vacuna de Pfizer/BioNTech y 56,3 por millón de dosis de la vacuna de Moderna).
Otro estudio reciente publicado en el New England Journal of Medicine el 26 de enero por investigadores israelíes encontró resultados similares. El estudio hizo un seguimiento de las hospitalizaciones por miocarditis del 2 de junio al 20 de octubre en adolescentes vacunados de 12 a 15 años y encontró que la tasa de casos de miocarditis en varones fue de 0,56 por 100.000 después de la primera dosis de la vacuna de Pfizer/BioNTech, y de 8,09 casos por 100.000 después de la segunda dosis (un caso por cada 12.361). El riesgo para las adolescentes fue mucho menor: 0,69 casos por cada 100.000 después de la segunda dosis. “Todos los casos fueron clínicamente leves”, informó el Dr. Dror Mevorach, jefe del Departamento de Medicina Interna del Hospital Hadassah Ein Kerem y su equipo.
“Los riesgos de miocarditis después de la segunda vacunación con ARNm, incluso en adolescentes y adultos jóvenes varones, siguen siendo bajos” nos dijo en un correo electrónico el Dr. Leslie T. Cooper Jr., experto nacional en miocarditis y presidente del Departamento de Cardiología de la Clínica Mayo en Florida. “Y la mayoría de los casos son leves. Estos riesgos se deben sopesar con los riesgos contrapuestos de hospitalización y muerte por infección” por las variantes recientes del SARS-CoV-2.
Para explicar lo que los investigadores entienden por clínicamente leve, Wald, del equipo de cardiología de Penn Medicine, nos dio algo de contexto. “Una persona clínicamente grave sería alguien que viene con miocarditis y está hemodinámicamente inestable, es decir, no está recibiendo suficiente sangre, está en shock y necesita tratamientos avanzados para rescatarla de este evento”, dijo. A la mayoría de los pacientes con miocarditis posterior a la vacunación se los hospitaliza porque “queremos asegurarnos de vigilarlos y que no se convierta en algo más grave”, pero la mayoría solo requiere tratamiento con antiinflamatorios no esteroideos y no tiene síntomas al momento del alta, dijo. “Así que a eso nos referimos cuando decimos leve”.
Lo mismo se aplica a los niños. Elias, de CHOP, dice que debemos decir leve entre comillas porque los niños con miocarditis asociada a la vacuna suelen ser hospitalizados y observados durante algunos días. Pero se dice que es leve porque es “muy diferente” al MIS-C y también “muy diferente y menos grave” que la miocarditis clásica, dijo.
“Los niños suelen ser ingresados en el hospital, observados durante unos días; por lo general tienen una función cardíaca normal en los ecocardiogramas y sus síntomas, que son principalmente dolor en el pecho, se resuelven rápidamente en un día o dos”, dijo, “con mínima medicación”.
Los mecanismos de la aparición de miocarditis posterior a una vacuna de ARNm contra el COVID-19 todavía no están claros, aunque los científicos han propuesto algunasposibilidades. Algunos expertos piensan que las hormonas sexuales desempeñan un papel en esos mecanismos. Eso explicaría por qué se produce principalmente en los varones más jóvenes, similar a lo que ocurre con la miocarditis típica.
“No conocemos el mecanismo, pero una teoría que atribuye un papel protector al estrógeno o un riesgo relacionado con la testosterona es razonable. Tiene sentido, al menos basándonos en los datos epidemiológicos”, dijo a Medscape Cardiology en enero el Dr. Enrico Ammirati, experto en miocarditis del Centro de Cardio y Trasplante De Gasperis del Hospital Niguarda en Italia. Sin embargo, agregó que los científicos “no tienen ninguna evidencia directa en los seres humanos”.
Cooper nos dijo que algunos estudios sugieren que el riesgo de miocarditis tras la vacuna es mayor con la vacuna de Moderna que con la de Pfizer/BioNTech.
Algunas de las pruebas presentadas el 4 de febrero en una reunión del ACIP corroboran estos hallazgos. Pero después de revisar todos los datos disponibles en una reunión que dio lugar a una recomendación para la aprobación completa de la vacuna de Moderna para personas de 18 años y mayores, los funcionarios de salud dijeron que las “consecuencias deseables” de la vacuna todavía “claramente superan las consecuencias indeseables en la mayoría de los casos”.
La FDA llegó a la misma conclusión, según los documentos presentados cuando se concedió a la vacuna la aprobación completa el 31 de enero. De acuerdo con la propia evaluación de la agencia en relación con el riesgo/beneficio, basada en las pruebas actuales y una tasa más alta de miocarditis posterior a la segunda dosis de una vacuna en varones de 18 a 25 años, “los análisis apoyan los beneficios de la vacunación sobre los riesgos de miocarditis/pericarditis para las personas de 18 años de edad o más”.
Para mitigar el riesgo de miocarditis y mejorar la eficacia de la vacuna, varios países han recomendado alargar el intervalo entre las dosis de la vacuna de ARNm de cuatro semanas a entre 6 y 12 semanas, mientras que otros recomendaron que a los varones o a los menores de 30 años se les administre la vacuna de Pfizer/BioNTech. El 22 de febrero, los CDC emitieron una nueva guía para la vacuna de ARNm contra el COVID-19, por la que recomendaron extender el intervalo entre las dosis a ocho semanas para “algunas personas de 12 años en adelante, especialmente para los varones de 12 a 39 años”.
“Algunos estudios en adolescentes (de 12-17 años) y adultos han demostrado que el pequeño riesgo de miocarditis asociado a las vacunas de ARNm contra el COVID-19 podría reducirse y se podría aumentar las respuestas máximas de los anticuerpos y la eficacia de la vacuna con un intervalo de más de 4 semanas. No se ha demostrado que extender el intervalo más allá de 8 semanas proporcione un beneficio adicional. Actualmente, no hay datos disponibles para niños de 11 años o menos”, dijeron los CDC.
Algunos países interrumpieron o retrasaron las segundas dosis de las vacunas de ARNm en los adolescentes debido a la preocupación por la miocarditis, pero luego las recomendaron tras la aparición de la variante ómicron. Taiwán, por ejemplo, dejó de administrar segundas dosis a las personas de 12 a 17 años el 10 de noviembre, pero las reanudó a finales del mes. El Reino Unido retrasó su recomendación de una segunda dosis para los adolescentes de 16 a 17 años en agosto, pero luego siguió adelante en noviembre.
En septiembre, Hong Kong comenzó a aconsejar que los adolescentes de 12 a 17 años solo reciban una dosis de la vacuna de Pfizer/BioNTech. Un estudio de cohortes publicado en JAMA Pediatrics el 25 de febrero encontró que esa política redujo el riesgo de miocarditis en ese grupo. Pero como explican los autores, el estudio se llevó a cabo antes de la variante ómicron, cuando el país prácticamente no tenía transmisión local del virus y el riesgo de muerte o complicaciones por el COVID-19 era “extremadamente bajo”. “En países con grandes brotes y transmisión local prevalente, la evaluación del riesgo/beneficio favorecería un régimen de 2 dosis porque el régimen de dosis única proporciona una protección subóptima de los desenlaces graves asociados con el COVID-19”, dicen los autores.
En octubre, la FDA dijo que necesitaba más tiempo para evaluar la autorización del uso de emergencia de la vacuna de Moderna en adolescentes de 12 a 17 años para analizar el riesgo de miocarditis posterior a la vacunación. Hasta la fecha no se ha tomado ninguna determinación.
Miocarditis posterior a una infección por SARS-CoV-2
Como dijimos anteriormente, la enfermedad de COVID-19 y MIS-C, ambos causados por una infección por SARS-CoV-2, están asociados con la miocarditis.
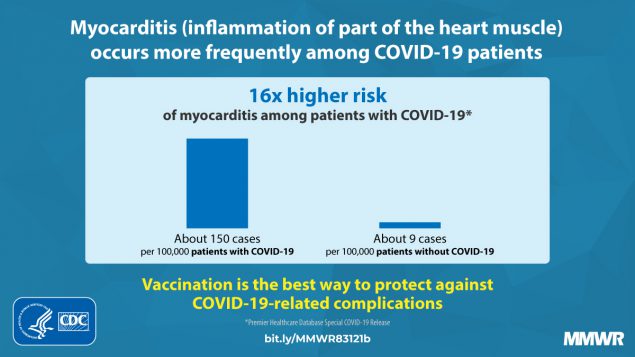
Un estudio de los CDC publicado en septiembre de 2021, encontró que los pacientes con COVID-19 tenían un riesgo de miocarditis casi 16 veces mayor que aquellos sin la enfermedad, aunque el riesgo variaba según el sexo y la edad. Los varones y las mujeres con COVID-19 menores de 16 años tenían un riesgo de miocarditis casi 37 veces mayor que aquellos sin infección, sugirió el estudio. El riesgo fue 7,4 veces mayor para los pacientes de 16 y 24 años, y 6,7 veces mayor para los pacientes de 25 a 39 años. Los varones tenían un riesgo más alto que las mujeres.
Aproximadamente la mitad de los niños con MIS-C, una complicación poco frecuente del COVID-19, padecen miocarditis. Al 31 de enero, los CDC habían informado 6.851 casos de síndrome inflamatorio multisistémico en niños y 59 muertes. La mayoría de los casos ocurrieron en niños de 5 a 13 años.
Los estudios sugieren que en la población general el riesgo de miocarditis es significativamente mayor después de una infección por SARS-CoV-2 que después de la vacunación.
Un estudio de Israel publicado en el New England Journal of Medicine el 25 de agosto, encontró que la vacunación con la vacuna de Pfizer/BioNTech estaba relacionada con un menor exceso de riesgo de miocarditis (2,7 eventos adicionales por cada 100.000 personas) que una infección por SARS-CoV-2 (11 eventos adicionales por cada 100.000 personas).
Y un estudio grande publicado en Nature Medicine que analizó las tasas de hospitalización o muerte por miocarditis, pericarditis y arritmias cardíacas posteriores a la vacunación o una prueba de PCR positiva para el COVID-19 en el Reino Unido también encontró que era mucho más probable que las infecciones causaran miocarditis y otras complicaciones cardíacas que las vacunas.
“[P]ese a que hay mayores riesgos de complicaciones muy infrecuentes relacionadas con el corazón asociadas a las vacunas, estos son mucho más bajos que el riesgo por contraer el COVID-19. Por ejemplo, calculamos entre 1 y 10 eventos adicionales de miocarditis en 1 millón de personas vacunadas con una primera o segunda dosis, pero 40 casos adicionales en 1 millón de personas infectadas por el COVID-19”, dijo Julia Hippisley-Cox, profesora de epidemiología clínica y medicina general en la Universidad de Oxford y jefa del estudio, en una entrevista para un sitio web de Oxford.
Sin embargo, ese estudio encontró diferencias en el riesgo por edad, siendo la miocarditis asociada a la vacuna más probable entre las personas menores de 40 años. “Los riesgos están más equilibrados en las personas más jóvenes de hasta 40 años, donde calculamos que el exceso en los eventos de miocarditis después de la infección por SARS-CoV-2 es de 10 por millón, y el exceso después de una segunda dosis de la vacuna ARNm-1273 es de 15 por millón”, los autores escribieron, refiriéndose a la vacuna de Moderna.
El estudio inédito que Paul citó para apoyar su afirmación de que “el riesgo de miocarditis para los varones jóvenes es mayor a causa de la vacuna que de la enfermedad” es un análisis ampliado por el mismo equipo, que agregó datos de niños de 13 a 17 años y de personas que recibieron un refuerzo. Los nuevos datos no cambiaron las conclusiones para la población general: “el riesgo de ingreso hospitalario o muerte por miocarditis es mayor después de la infección por el COVID-19 que después de la vacunación”, dice. Pero encontró que en varones menores de 40 años, el riesgo de miocarditis tras la vacunación era “similar” al de la infección, y en lo que los autores denominaron una “excepción notable”, el riesgo era mayor que la infección tras una segunda dosis de la vacuna de Moderna en los varones más jóvenes.
Es posible, entonces, que el riesgo de miocarditis sea mayor después de recibir una vacuna contra el COVID-19 que después de contraer COVID-19 para ciertas personas, particularmente los varones más jóvenes. Pero eso no significa que la gente no deba vacunarse. Centrarse únicamente en la miocarditis es engañoso porque ignora el hecho de que la infección por SARS-CoV-2 conlleva otros peligros, incluida una mezcla de otras complicaciones cardíacas.
Ninguna vacuna o producto médico es 100% seguro, pero como nos dijo Offit, del Hospital de Niños de Filadelfia, la opción de no recibir una vacuna tampoco es una opción sin riesgo. “Es solo la elección de tomar un riesgo diferente”, dijo. “Y ese riesgo diferente es el riesgo mayor”.
Elias está de acuerdo. “Los problemas cardíacos, ya sea que los llamemos miocarditis, lesión miocárdica o MIS-C, son problemas mucho más comunes y mucho más graves con la infección que con la vacuna” en los jóvenes, dijo. “Recomiendo encarecidamente que todos los que sean elegibles para la vacuna contra el COVID-19 reciban la vacuna tan pronto como sea posible”.
Traducido por Claudia Cohen.
Nota del editor: El Proyecto de Vacunación/COVID-19 de SciCheck es posible gracias a una beca de la Robert Wood Johnson Foundation. La fundación no tiene control alguno sobre las decisiones editoriales de FactCheck.org, y los puntos de vista expresados en nuestros artículos no reflejan necesariamente el punto de vista de la fundación. El objetivo del proyecto es aumentar el acceso a información precisa sobre el COVID-19 y las vacunas, y reducir el impacto de información errónea.











